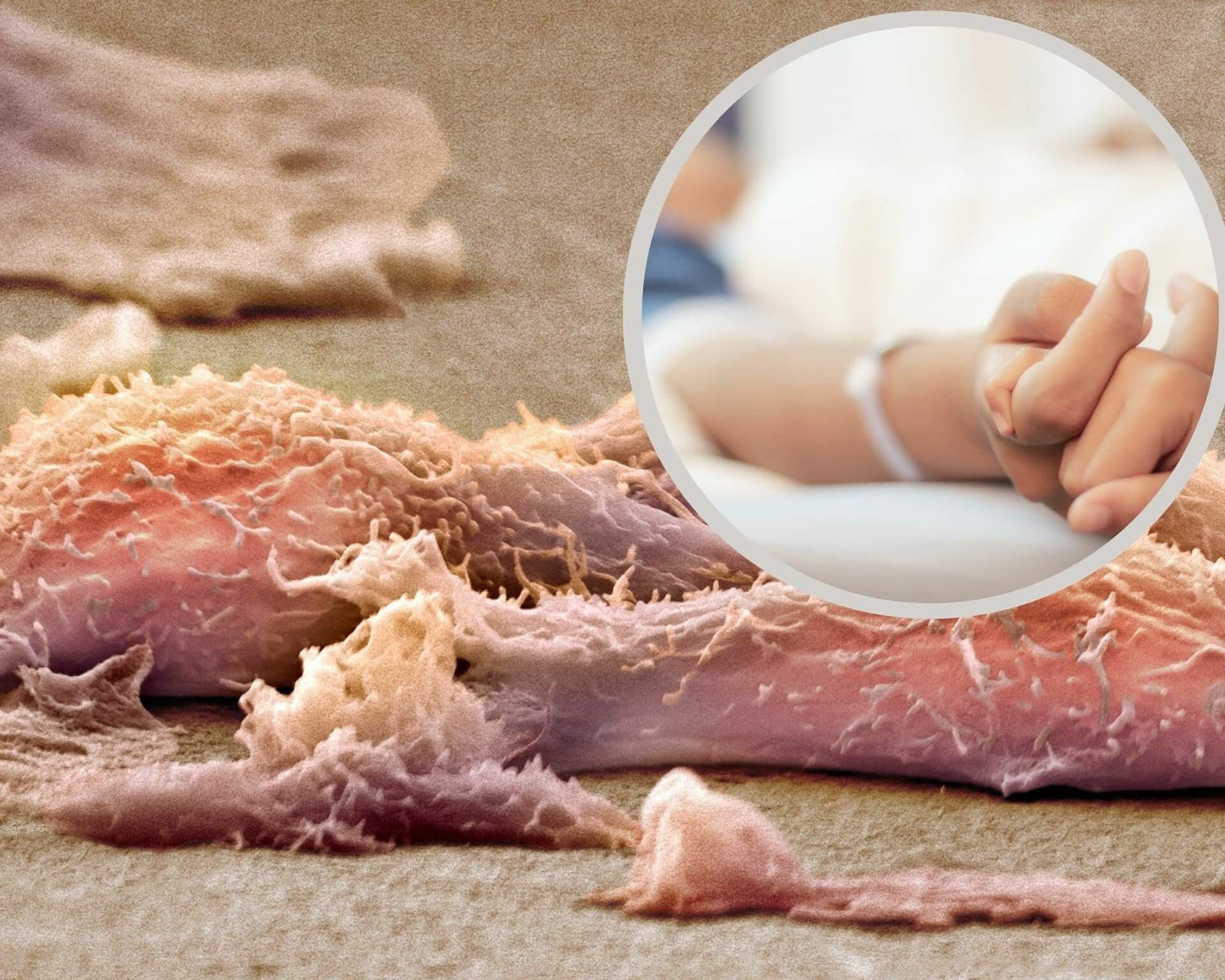
Kilka faktów, które warto zapamiętać już teraz: mięsak to stosunkowo rzadki, ale agresywny nowotwór wywodzący się z tkanek łącznych – kości, mięśni, tkanki tłuszczowej czy naczyń krwionośnych. Wczesne wykrycie znacząco poprawia rokowania, a podstawą terapii jest chirurgiczne usunięcie zmiany, zwykle uzupełnione chemioterapią lub radioterapią. Charakterystyczne jest to, że mięsak często nie boli we wczesnym stadium, dlatego każde rosnące, nieustępliwe zgrubienie pod skórą lub utrzymujący się ból kości warto zgłosić specjaliście. Poniższe kompendium odpowiada na najczęstsze pytania pacjentów i ich bliskich, prowadząc Cię krok po kroku od definicji, przez diagnostykę, po nowoczesne terapie i życie po zakończeniu leczenia.
Mięsak – Wprowadzenie i definicja
Mięsaki stanowią heterogenną grupę nowotworów złośliwych wywodzących się z komórek mezenchymalnych, czyli prekursorów tkanek takich jak kości, mięśnie, tłuszcz czy naczynia. W praktyce pacjent może zauważyć niebolesny guz w kończynie, ból kości lub obrzęk, ale objawy są niespecyficzne i łatwo je pomylić np. z urazem sportowym. Warto podkreślić, że mięsak różni się od częstszych raków (carcinoma) zarówno pod względem biologii, jak i sposobu leczenia, dlatego wymaga opieki wielodyscyplinarnego zespołu w wyspecjalizowanym ośrodku onkologicznym.
Co to jest mięsak?
Mięsak (ang. sarcoma) obejmuje ponad 70 podtypów histologicznych i dzieli się ogólnie na mięsaki tkanek miękkich oraz mięsaki kości. Rozwija się z komórek łącznotkankowych zdolnych do różnicowania w kierunku mięśni, chrząstki czy naczyń, co tłumaczy ogromną różnorodność kliniczną. Kluczowym wyróżnikiem jest umiejscowienie w głębszych strukturach ciała, co sprawia, że guz może rosnąć miesiącami, zanim zostanie zauważony. Transformacja nowotworowa w mięsak zwykle zachodzi spontanicznie, choć w części przypadków wiąże się z predyspozycją genetyczną lub ekspozycją na promieniowanie jonizujące.
Epidemiologia i statystyki
Mięsaki reprezentują około 1 % wszystkich nowotworów złośliwych u dorosłych, ale nawet 15 % nowotworów dziecięcych, co stawia je w czołówce onkologicznych wyzwań pediatrii. Rocznie w Polsce rozpoznaje się około 1100–1300 nowych przypadków mięsaka tkanek miękkich i 250–300 mięsaka kości. Średni wiek zachorowania na mięsaki tkanek miękkich to 50–60 lat, natomiast szczyt zachorowań na kostnego mięsaka Ewinga czy osteosarcomę przypada na okres dojrzewania. Mimo stosunkowo niewielkiej częstości występowania, śmiertelność jest wysoka, ponieważ połowa chorych trafia do lekarza w późnym stadium z przerzutami do płuc lub wątroby. Lepsza świadomość objawów i szybka ścieżka diagnostyczna realnie przekładają się na wzrost pięcioletniego przeżycia, które obecnie w Europie sięga 60 % dla mięsaka tkanek miękkich i 70 % dla zlokalizowanych mięsaka kości.
Rodzaje mięsaka
Ogromne zróżnicowanie biologiczne mięsaka sprawia, że każdy przypadek wymaga indywidualnego podejścia terapeutycznego. Znajomość klasyfikacji pomaga pacjentom lepiej zrozumieć proponowane leczenie i rokowania.
Klasyfikacja histologiczna
Patomorfolog, analizując wycinek guza pod mikroskopem, określa podtyp, stopień złośliwości (grade) i obecność markerów immunohistochemicznych. Wyróżnia się m.in.:
- liposarcoma (z tkanki tłuszczowej),
- leiomyosarcoma (z mięśni gładkich),
- angiosarcoma (z naczyń),
- rhabdomyosarcoma (z mięśni poprzecznie prążkowanych),
- osteosarcoma i chondrosarcoma (odpowiednio z kości i chrząstki).
Każdy podtyp charakteryzuje się innym tempem wzrostu i wrażliwością na chemioterapię, co determinuje strategię leczenia. Stopień złośliwości G1–G3 określa aktywność komórek nowotworowych – im wyższy, tym agresywniejszy przebieg choroby i większe prawdopodobieństwo przerzutów.
Najczęstsze typy mięsaka (tkanki miękkiej, kości, narządów)
Mięsaki tkanek miękkich zwykle lokalizują się w kończynach dolnych (ponad 50 % przypadków), następnie w kończynach górnych, tułowiu i przestrzeni zaotrzewnowej. W tej grupie dominują liposarcoma, leiomyosarcoma i pleomorphic undifferentiated sarcoma (dawniej MFH). Z kolei w obrębie kości prym wiedzie osteosarcoma, szczególnie w okolicy stawu kolanowego, oraz Ewing sarcoma, który częściej zajmuje miednicę i kręgosłup. W narządach wewnętrznych mogą wystąpić rzadkie mięsaki naczyniowe wątroby czy śledziony, a także leiomyosarcoma macicy, często mylony z mięśniakami.
Co istotne, część guzów wykazuje specyficzne translokacje genowe, np. t(X;18) w synovial sarcoma czy MDM2-amplifikację w liposarcoma odróżnicowanym, co otwiera drogę do terapii celowanych. Anatomiczne położenie wpływa na strategię operacyjną – guz w zaotrzewnowej przestrzeni trudniej usunąć z marginesem niż ten zlokalizowany powierzchownie w udzie, dlatego rokowania są mniej korzystne.
Mięsak w populacji dziecięcej
U dzieci dominują rhabdomyosarcoma, mięsaki Ewinga oraz osteosarcoma. Genetyka odgrywa tutaj większą rolę niż u dorosłych – zespół Li-Fraumeni, retinoblastoma czy neurofibromatoza typu 1 zwiększają ryzyko zachorowania. Chorzy pediatryczni często reagują lepiej na intensywną chemioterapię, co poprawia wskaźniki przeżycia; pięcioletnie przeżycie dla zlokalizowanego osteosarcoma u dzieci przekracza 70 %. Leczenie musi jednak uwzględniać wpływ na wzrastające kości i przyszłą płodność, dlatego zespoły onkologiczne ściśle współpracują z ortopedami i specjalistami medycyny rozrodu.
Diagnoza mięsaka
Pewne rozpoznanie mięsaka wymaga zestawienia obrazu klinicznego z wynikami badań obrazowych i histopatologii. Błyskawiczne wdrożenie diagnostyki to szansa na oszczędzającą kończynę operację i uniknięcie przerzutów.
Objawy i symptomy
Na mięsak najczęściej wskazują:
- bezbolesny, powiększający się guz pod skórą lub głębiej w mięśniu,
- przewlekły, narastający ból kości niezwiązany z aktywnością fizyczną,
- obrzęk, ograniczenie ruchomości stawu, niekiedy zaczerwienienie skóry.
We wczesnym stadium guz jest elastyczny, a skóra nad nim wygląda prawidłowo, co usypia czujność chorego. Brak urazu w wywiadzie i dynamika wzrostu powinny skłonić do pilnej konsultacji ortopedycznej czy onkologicznej. Objawy ogólne, takie jak gorączka, utrata masy ciała czy nocne poty, pojawiają się rzadko i zwykle świadczą o zaawansowanej chorobie.
Metody diagnostyczne (badania obrazowe, biopsja)
Złotym standardem obrazowania jest rezonans magnetyczny (MRI) kończyny lub regionu, w którym zlokalizowano guz, ponieważ najlepiej różnicuje tkanki miękkie i naciekanie struktur sąsiednich. Tomografia komputerowa (CT) jest natomiast niezbędna do oceny przerzutów w klatce piersiowej. U dzieci młodszych do pierwszego badania często wybiera się ultrasonografię, która może wykryć zmianę, ale nie pozwala na precyzyjne określenie jej granic.
Po ustaleniu charakteru zmiany najbardziej wiarygodna jest biopsja gruboigłowa (core-needle) lub biopsja chirurgiczna wykonana w planowanym torze przyszłego cięcia, aby nie rozsiewać komórek nowotworowych. Materiał trafia do patomorfologa, który wykonuje barwienia immunohistochemiczne i badania molekularne. Standardem staje się sekwencjonowanie NGS, ponieważ identyfikacja konkretnej mutacji otwiera możliwość terapii celowanej lub włączenia do badania klinicznego.
Leczenie mięsaka
Terapia mięsaka zawsze powinna być omawiana na konsylium, w skład którego wchodzą chirurg onkolog, radioterapeuta, onkolog kliniczny, patomorfolog i specjalista rehabilitacji. Kolejność leczenia zależy od wielkości guza, jego umiejscowienia oraz stopnia złośliwości.
Opcje chirurgiczne
Chirurgia pozostaje fundamentem leczenia mięsaka. Celem jest radykalne wycięcie guza z marginesem zdrowych tkanek (R0), co minimalizuje ryzyko wznowy miejscowej. W przypadku mięsaka kości u dzieci i młodych dorosłych coraz częściej stosuje się operacje oszczędzające kończynę z rekonstrukcją endoprotezą zamiast amputacji. Przy guzach zlokalizowanych w przestrzeni zaotrzewnowej chirurgia może wymagać wielonarządowych resekcji, co zwiększa ryzyko powikłań, ale jest jedyną szansą na wyleczenie. Po zabiegu konieczne jest badanie histopatologiczne marginesów – pozytywny margines (R1) stanowi wskazanie do reoperacji lub radioterapii.
Chemioterapia i radioterapia
Chemioterapia ma udowodnioną skuteczność szczególnie w osteosarcoma, Ewing sarcoma i rhabdomyosarcoma. Standardowe schematy oparte są na antracyklinach, ifosfamidzie, cisplatynie lub etopozydzie. U dorosłych z mięsakiem tkanek miękkich chemioterapia adjuwantowa poprawia przeżycie głównie w guzach wysokiego stopnia złośliwości powyżej 5 cm. Radioterapia bywa stosowana przedoperacyjnie (zmniejszenie guza), pooperacyjnie (eliminacja mikroprzerzutów) lub jako leczenie radykalne, gdy operacja nie jest możliwa. Nowoczesne techniki, np. IMRT czy protonoterapia, pozwalają zredukować dawkę na zdrowe tkanki, co przekłada się na mniejsze powikłania, zwłaszcza istotne u dzieci.
Nowoczesne metody leczenia oraz badania kliniczne
Immunoterapia z wykorzystaniem inhibitorów punktów kontrolnych (PD-1/PD-L1) daje obiecujące wyniki w podgrupie mięsaka niezróżnicowanego i alveolar soft part sarcoma. Terapie ukierunkowane molekularnie, takie jak pazopanib, regorafenib czy olaratumab, są już zarejestrowane w wybranych wskazaniach, hamując angiogenezę i proliferację komórek nowotworowych. W badaniach fazy I–III testowane są CAR-T skierowane przeciw specyficznym antygenom mięsaków oraz szczepionki personalizowane oparte na neoantygenach guza. U chorych z przerzutami do płuc coraz częściej stosuje się radioablację i resekcję guzów metastatycznych, co potrafi przedłużyć przeżycie medianę o kilkanaście miesięcy. Dostęp do badań klinicznych w Polsce rośnie, dlatego warto pytać lekarza o tę możliwość już przy pierwszej kwalifikacji do leczenia.
Życie z mięsakiem – wsparcie i poradnictwo
Diagnoza nowotworu wywraca życie pacjenta i jego bliskich do góry nogami. Właściwe wsparcie psychiczne i fizyczne pomaga lepiej przejść przez terapię i zwiększa szanse na powrót do pełnej aktywności.
Wsparcie psychologiczne i rehabilitacja
Zderzenie z agresywną chorobą, widmo amputacji kończyny czy długotrwałej chemioterapii to ogromny ciężar emocjonalny. Rozmowa z psychoonkologiem pozwala zmniejszyć lęk, poprawia jakość snu i motywację do kontynuacji leczenia. W wielu ośrodkach funkcjonują grupy wsparcia, w których pacjenci dzielą się doświadczeniami i praktycznymi wskazówkami dotyczącymi radzenia sobie ze skutkami ubocznymi. Równolegle należy zadbać o rehabilitację – ćwiczenia zakresu ruchu, trening siły i nauka chodzenia z protezą rozpoczynają się już w szpitalu, aby zminimalizować przykurcze i utratę masy mięśniowej.
Dieta oraz zmiana stylu życia w trakcie terapii
Odpowiednie żywienie to paliwo dla organizmu w walce z nowotworem. Dietetyk kliniczny przygotuje plan, który ograniczy spadek masy ciała, a jednocześnie pomoże kontrolować nudności czy biegunki po chemioterapii. W praktyce sprawdza się zasada „gęsto, ale lekko” – potrawy bogate w białko i energię, lecz łatwostrawne. Warto:
- wybierać chude mięso, ryby, jaja i fermentowane produkty mleczne,
- włączać olej lniany i orzechy jako źródło kwasów omega-3,
- unikać nadmiaru czerwonego mięsa, alkoholu i produktów wysoko przetworzonych.
Aktywność fizyczna na miarę możliwości (spacery, jazda na rowerze stacjonarnym, ćwiczenia w wodzie) poprawia samopoczucie, zwiększa tolerancję leczenia i zmniejsza ryzyko zakrzepicy. Równowaga między ruchem, odpoczynkiem i technikami relaksacyjnymi (medytacja, oddech diafragmatyczny) pomaga utrzymać kontrolę nad objawami.
Badania i perspektywy na przyszłość
Postęp w biologii molekularnej i technologiach obrazowania daje nadzieję na spersonalizowane leczenie mięsaka i lepsze rokowania w ciągu najbliższej dekady.
Nowe kierunki badań
Naukowcy identyfikują kolejne szlaki sygnałowe odpowiedzialne za proliferację komórek mezenchymalnych, takie jak mTOR, FGFR czy MET. Modele organoidowe mięsaka pozwalają testować setki cząsteczek jednocześnie i wyłaniać te najbardziej obiecujące pod względem skuteczności i toksyczności. Coraz większą uwagę przyciąga mikrośrodowisko guza, zwłaszcza rola makrofagów M2 i fibroblastów nowotworowych w ochronie komórek raka przed układem odpornościowym. Terapie celujące w ten ekosystem, np. inhibitory CSF-1R, wchodzą w fazę badań klinicznych i mogą stać się przełomem w leczeniu mięsaka wysokiego stopnia.
Rola badań klinicznych w poprawie rokowań
Badania kliniczne to nie tylko szansa na dostęp do innowacyjnych leków, ale również ściśle monitorowana opieka medyczna, co zwiększa bezpieczeństwo i komfort pacjenta. Udział w protokole wymaga dokładnej kwalifikacji, podpisania świadomej zgody i regularnych wizyt kontrolnych, jednak pacjenci objęci badaniem nierzadko osiągają lepsze wyniki niż osoby leczone standardowo, ponieważ mogą otrzymać terapie jeszcze niedostępne komercyjnie. Rejestry nadające priorytet rzadkim nowotworom, np. EORTC, ułatwiają rekrutację, a międzynarodowa współpraca przyspiesza proces rejestracji nowych schematów leczenia.
FAQ (Najczęściej zadawane pytania)
Jakie są pierwsze objawy mięsaka?
Najczęściej jest to bezbolesny, szybko rosnący guz w mięśniu lub pod skórą, który w ciągu tygodni lub miesięcy staje się twardy i wyczuwalny. W przypadku mięsaka kości pojawia się tępy ból nasilający się w nocy lub przy obciążeniu, czasem obrzęk i zaczerwienienie nad zajętą okolicą. Rzadziej występują objawy ogólne, dlatego każde nietypowe zgrubienie lub ból trwający dłużej niż 2 tygodnie warto skonsultować z lekarzem.
Kiedy należy udać się do specjalisty?
Do onkologa, ortopedy onkologa lub chirurga onkologa należy zgłosić się, gdy guz przekracza 5 cm, szybko się powiększa, jest głęboko osadzony lub towarzyszy mu utrzymujący się ból kości. Pilnej diagnostyki wymaga także każda masa zlokalizowana w obrębie miednicy, retroperitoneum i u dzieci ze znanymi zespołami predysponującymi do nowotworów. Im wcześniej wykonasz rezonans i biopsję, tym większa szansa na oszczędzającą operację i wyleczenie.
Jak przebiega proces diagnostyczny?
Zwykle zaczyna się od badania fizykalnego i USG lub RTG, które wskazują na obecność zmiany. Następnie wykonuje się rezonans magnetyczny lub tomografię oraz biopsję gruboigłową pod kontrolą USG lub MRI. Wynik histopatologii uzupełniany jest o badania molekularne, a pacjent trafia na konsylium, gdzie ustala się sekwencję leczenia: operację, chemioterapię, radioterapię lub udział w badaniu klinicznym.
Jakie są opcje leczenia i szanse na wyleczenie?
Standardem jest chirurgiczne usunięcie guza z bezpiecznym marginesem, a w mięsaku kości również chemioterapia przed i po operacji. Radioterapia stosowana jest jako metoda wspomagająca lub alternatywa, gdy zabieg nie jest możliwy. Nowoczesne leki celowane, immunoterapia i procedury ablacyjne poszerzają wachlarz możliwości, zwłaszcza przy przerzutach. Pięcioletnie przeżycie w zlokalizowanym mięsaku kości sięga 70 %, a w mięsaku tkanek miękkich 60 %, jednak przy przerzutach spada poniżej 30 %.
Czy można zapobiegać mięsakowi?
Nie istnieje skuteczna profilaktyka pierwotna, ponieważ większość mięsaków rozwija się sporadycznie. Ograniczenie ekspozycji na promieniowanie jonizujące, zdrowy styl życia i utrzymanie prawidłowej masy ciała wpływają korzystnie na ogólne zdrowie, choć nie eliminują ryzyka. Kluczowa jest profilaktyka wtórna, czyli wczesne wykrywanie – zwracanie uwagi na niepokojące guzki i szybka wizyta u specjalisty to najlepsza strategia, aby zapobiec rozwojowi zaawansowanej, trudnej do wyleczenia choroby.